第11回日本がん・生殖医療学会②
2月12日から、第11回日本がん・生殖医療学会が開催されています。
当院からは4名が演題を採択されています。
どのような内容か、簡単ではありますが、紹介させていただきます。
②搬送ネットワークによる卵巣組織凍結保存の試み(仙台培養部 宮本若葉)
③異種移植試験による融解後卵巣組織の至適保存温度の検討(培養部部長 青野展也)
当院で実施している卵巣凍結に関する内容となります。
卵巣凍結は、一度に保存できる卵子の数が多く、短期間で実施できることが特徴です。
実際に世界では200例以上が産まれていると報告されており、その多くが自然妊娠で産まれています。
当院では、2016年に日本で初めての卵巣凍結保存センターを開設しています。
これは、妊孕性温存の実践が進んでいるドイツやデンマーク、ベルギーのモデルに倣った取り組みです。
卵巣凍結が適応となる患者さんは年間で日本全体で見ても300例程度と言われており、一般的な治療になっている受精卵や卵子凍結と比較して圧倒的に少数です。加えて、受精卵凍結や卵子凍結とは必要になる技術や設備が異なります。そのため、症例を集約化することで、技術も高まっていきますし、設備なども少なくて済みますので、患者さんの費用的な負担なども長期的に軽くなっていきます。
集約化する上で欠かせないのが、搬送ネットワークです。
全国の施設で摘出した卵巣組織を当院に安全に搬送するのですが、これは当院の先行研究でもそうですし、世界的な研究でもそうなのですが、24時間以内の搬送で保存条件が満たされていれば、卵巣機能は問題ないことが確認されています。
搬送ネットワークが機能すれば、患者さんの地元に卵巣凍結できる施設がなくても、卵巣凍結を全国の患者さんができるようになります。
現在、当院では21例を実施しており、その結果について報告しています。
- 卵巣凍結を緩慢凍結法にて実施
- 平均凍結切片数は21.6枚、全例で生存卵胞が確認された
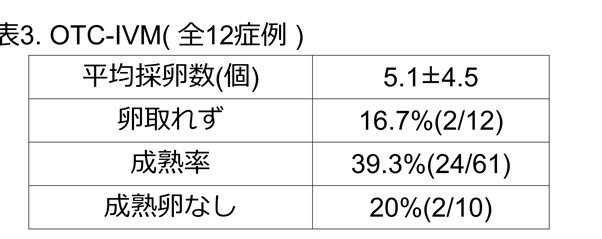
- そのうち12例は摘出した卵巣組織の表面から未熟卵を採取
- その後成熟培養を実施して、7例が卵子凍結、1例が受精卵凍結を実施
こうした結果から、搬送ネットワークを用いた卵巣凍結の有効性が確認されたことを報告しています。
なお、後半に記載している未熟な卵子を採取して、体外で成熟するように培養する技術をIn Vitro Maturation (IVM)といいます。
卵巣凍結とIVMを組み合わせることで、最大限の妊孕性温存が短期間に実現出来る可能性があります。卵巣凍結の課題は、移植する切片に悪性細胞が混入している可能性が完全には否定出来ないことなのですが、卵子や受精卵であればそのリスクを回避出来ます。
また、卵巣凍結後の融解移植については、日本においては、まだまだ課題が多いと考えられています。
融解後の卵巣組織はなるばく早く、短い時間で移植する必要がありますが、融解後、移植実施までの一定時間保存しておくことが考えられます。
その時にどのような温度や条件で保存すればよいのかをウシの卵巣を用いて検討いたしました。
この研究では、4℃、室温、37℃で保存し、2.5時間後にヌードマウスに卵巣切片を移植して、生着するかどうかや卵胞の発育状況を観察したところ、生着する率は融解直後に移植した場合は100%であるのに対して
- 4℃ 87.5%
- 室温 84.6%
- 37℃ 50%
となり、37℃が有意に低い結果が見られました。
生着した卵巣組織のうち、卵胞の発育が確認された組織は融解直後が61.5%であったのに対して、
- 4℃ 71.4%
- 室温 45.5%
- 37℃ 33.3%
となり、統計的な有意さは見られませんでしたが、室温群と37℃群で低い結果が見られました。
このような結果から、通常融解後は速やかに移植すべきですが、何らかの事情で一定時間保存しなければならない場合には、低温での保存が望ましいと考えられます。
患者さんによっては、妊孕性温存で保管した卵巣しか妊娠のチャンスが残されていない方もいます。そうした方たちのためにも、万が一ということがないように、様々な状況を想定して、今後も研究をしていければと思います。